Medicina
Pacientes despiertos tocan música o hablan idiomas para guiar la extirpación de su tumor cerebral
El Complejo Hospitalario Universitario de La Coruña practica cada año media decena de intervenciones en las que el equipo quirúrgico precisa la colaboración del paciente para asegurarse de que retiran áreas no funcionales
R. L.
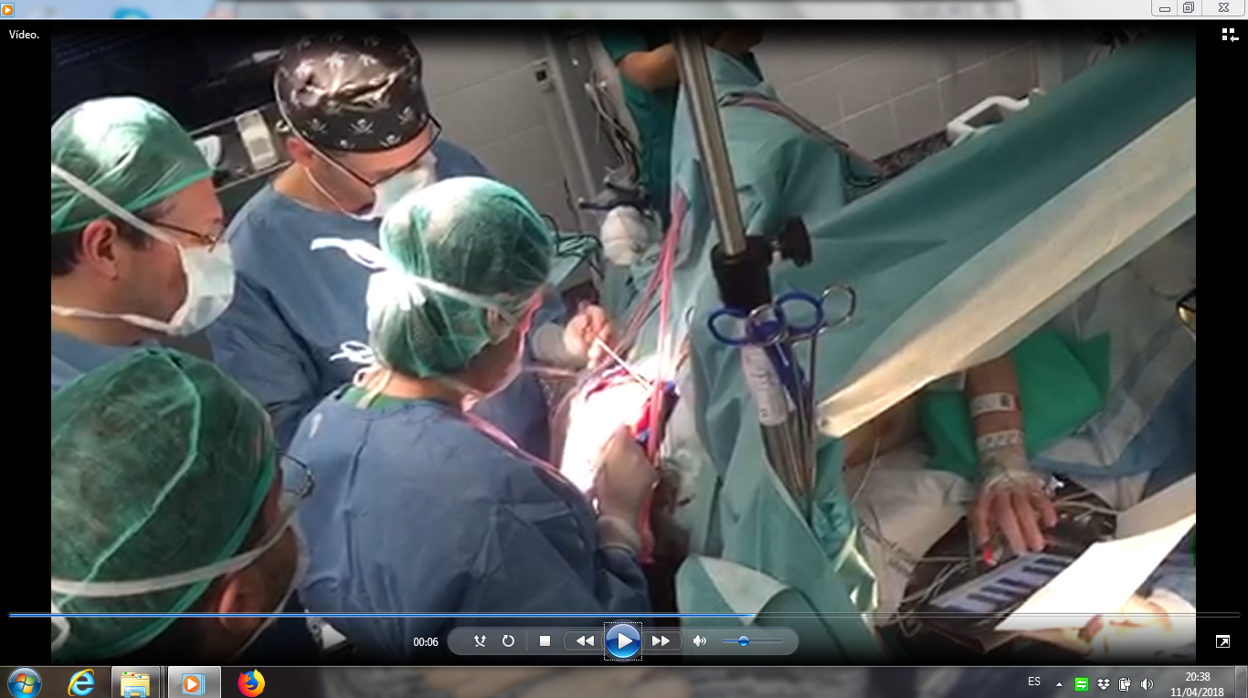
Leer e interpretar música valiéndose de una tablet o expresarse en idiomas extranjeros desde la mesa de operaciones mientras los cirujanos trabajan sobre el cerebro abierto son ejercicios que ayudan a los profesionales a evaluar la conveniencia de resecar o conservar áreas concretas de tejido, ... atendiendo a su grado de implicación en funciones importantes para el individuo. Cada año, explica el jefe de servicio de Neurocirugía del Complejo Hospitalario Universitario de La Coruña (CHUAC) , Juan Manuel Villa, este centro hospitalario realiza media decena de intervenciones en las que la ubicación del tumor aconseja contar con la colaboración del paciente despierto en quirófano para combinar la exigencia de retirar la mayor parte posible de lesión con la necesidad de no afectar funciones clave . Son muchas más, indica Villa, las que se practican sin despertar al paciente, pero con la asistencia de técnicas neurofisiológicas que permiten monitorizar cambios en el sistema nervioso y evitar daños en funciones motoras.
Cuando el tumor se ubica en alguna de las denominadas áreas elocuentes —aquellas que alojan funciones clave — se aconseja contar la colaboración del paciente para poder testar en directo y palmo a palmo el efecto de resecar cada pieza de tejido . «En el cerebro tenemos marcadas nuestras funciones en pequeñas áreas corticales y después contamos con una red de caminos o autopistas que llevan estas funciones a los distintos órganos. Se trata de quitar las áreas que creemos no funcionales y mantener todas las importantes para que esas conexiones funcionen», explica el jefe de Neurocirugía del CHUAC, apuntando el salto cualitativo que en la técnica quirúrgica ha representado «traspasar los límites anatómicos empleados tradicionalmente» para buscar los «límites realmente funcionales, que es la manera de poder asegurar el mejor resultado», dice.
El paciente es anestesiado durante la primera parte de la cirugía (abrir el cráneo y acceder al cerebro) y después se procede a la reanimación para repetir sobre la mesa de operaciones ejercicios para calibrar determinadas habilidades a medida que el equipo va anulando provisionalmente áreas cerebrales y contrastando la respuesta del paciente con los resultados de los test de control realizados en el preoperatorio. En el vídeo que acompaña esta información, ante un paciente músico profesional, en quirófano se comprobó el mantenimiento de su capacidad para leer e interpretar música, en otros casos, expone el jefe de servicio de Neurocirugía del CHUAC, se procede a evaluar la conservación de las habilidades adquiridas en idiomas extranjeros. El procedimiento, indica, consiste en aplicar una pequeña corriente sobre cada área en duda para despolarizar las células neuronales, bloquear su actividad temporalmente y poder anticipar si su extirpación definitiva tendría consecuencias en la pérdida de la habilidad que se está sometiendo a prueba.
En esta práctica, destaca Juan Manuel Villa, el neuropsicólogo es una «pieza fundamental» . Con él, señala, comienza la evaluación inicial de las capacidades del paciente que va a ser sometido a cirugía y él es el encargado de ensayar los test que después se repetirán en quirófano para anotar los resultados de control. El personal de enfermería, apunta el jefe de servicio, es otra pieza fundamental a la hora de preparar al paciente para evitar en estrés en el momento del despertar. Conocer con anterioridad a cada uno de los profesionales que van a estar presentes en el acto quirúgico y visitar el quirófano son algunos de los factores que ayudan a familiarizar al paciente con un entorno a priori hostil y estresante .
A partir de ahí, apunta el especialista, se intenta que la fase de estimulación —la que requiere la presencia consciente del paciente— sea lo más breve posible. «Intentamos hacerlo en el menor tiempo posible, tanto por la tranquilidad del paciente como para evitar que entre en cansancio y cometa errores en las pruebas no achacables a nuestra estimulación sino a la fatiga» , explica Juan Manuel Viñas. Por eso, indica, se trata de que esta fase no dure más de una hora, «aunque tenemos a algún paciente que ha estado dos horas... hay casos muy complejos y los pacientes son muy colaboradores».
Esta funcionalidad es sólo para suscriptores
Suscribete
Esta funcionalidad es sólo para registrados
Iniciar sesiónEsta funcionalidad es sólo para suscriptores
Suscribete